S'informer
LE FOIE
ça sert à quoi ?
Le foie est un organe vital, qui a de nombreuses fonctions :
Epuration : Filtre le sang et élimine les substances toxiques absorbées ou fabriquées : médicaments, alcool, ammoniac. Note : Médicaments hépatotoxiques : paracétamol, certains anti-inflammatoires, aspirine, les antibiotiques aminosides.
Synthèse : Transforme des aliments en substances indispensables pour le fonctionnement de l’organisme : synthèse de protéine, production de facteurs de coagulation*, régulation de la glycémie, d’hormones, fabrication de la bile nécessaire à la digestion des graisses, …
Stockage : Glycogène **, fer, vitamines, …
* Une vingtaine de protéines, comme le fibrinogène, qui permettent aux plaquettes de « réparer » une zone lésée
** Energie de réserve
qu'est-ce qui abime le foie ?
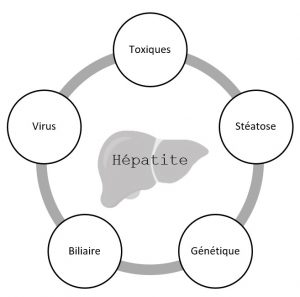
Une hépatite est une inflammation du foie qui perturbe son bon fonctionnement.
Elle peut être causée par des toxiques (alcool, certains médicaments, solvants, champignons …), une surcharge en graisse du foie (Stéatose puis NASH = Hépatite Stéatosique Non Alcoolique), un trouble du système immunitaire (hépatite auto-immune), un dysfonctionnement biliaire (cirrhose biliaire primitive), ou des virus (hépatites virales A, B, C, D, E).

*** Une fibrose se caractérise par un durcissement des tissus (sclérose) et une perte d’élasticité.
Sources : OMS, Ameli.fr, AFEF, centre-hepato-biliaire.org, AFEF
Le foie malade
L’inflammation hépatique, ou « hépatite » est responsable d’un processus de fibrose*** du foie. Plus la fibrose est importante, moins le foie peut fonctionner correctement. Au bout d’un certain seuil de fibrose, la cirrhose peut s’installer.
Il n’y a pas de symptôme spécifique alertant sur une mauvaise santé du foie.
Quand le foie est dégradé, il existe quelques signes comme la fatigue, des troubles digestifs, ou une sensation de gêne abdominale au côté droit, mais il faut aller voir son·sa médecin pour un examen clinique et des analyses médicales plus approfondies pour affirmer qu’il s’agit d’une maladie du foie.
Certaines complications peuvent subvenir si la cause du problème n’est pas éliminée : ictère (coloration jaune de la peau), ascite (accumulation d’eau dans l’abdomen), insuffisance hépatique.
Si la ou les sources du problème sont éliminées avant un stade avancé de maladie du foie, la fibrose peu diminuer, et le foie fonctionner de nouveau normalement. Il est alors important de bien dépister au début de l’inflammation hépatique pour limiter les risques de complications.
Hépatites virales
Ce virus se transmet par un manque d’hygiène, de façon oro-fécale : « caca-bouche ». Liée à la propreté de l’eau de boisson, des crudités, à l’hygiène des mains, ou à une pratique sexuelle impliquant un contact avec des selles contaminées, cette infection concerne en moyenne 1200 personnes en France chaque année.
La plupart du temps bénigne, cette infection peut parfois entrainer une hépatite fulminante, et évoluer vers une insuffisance hépatique terminale. Une greffe de foie est alors à envisager. Les décès sont très rares.
Le virus de l’hépatite A ne provoque pas d’hépatite chronique.
Le plus souvent, l’hépatite A n’est pas ou que peu symptomatique. Lorsque des symptômes apparaissent après une période d’incubation de 30 jours en moyenne, il s’agit le plus souvent d’une fièvre et d’une fatigue importante, pouvant être associés à des nausées, des douleurs abdominales suivies d’une coloration jaune de la peau (ictère).
Le diagnostic de l’hépatite aiguë A repose sur la sérologie : mise en évidence d’anticorps IgM anti-VHA.
Il n’existe pas de traitement de l’hépatite A. Dans la plupart des cas, elle évolue spontanément favorablement.
Il existe un vaccin contre l’Hépatite A
L’hépatite B est un virus transmissible chez l’être humain par le sang et les sécrétions sexuelles. Une fois à l’intérieur du corps, notre système immunitaire peut s’en débarrasser dans 90 % des cas. Néanmoins, 1 personne sur 10 ne parvient pas à éliminer le virus spontanément. On parle alors d’infection chronique à l’hépatite B.
Cela concerne près de 300 millions de personnes dans le monde, dont 135 000 en France. Parmi ces personnes vivant avec une infection chronique au virus de l’hépatite B, 20% vont développer une inflammation du foie lié à la présence du virus : une hépatite virale B. Cette hépatite va provoquer des lésions au niveau des cellules du foie (fibrose), et peut évoluer en cirrhose du foie et en carcinome hépatocellulaire (cancer du foie pour environ 1 cas sur 10 /an des personnes ayant une inflammation hépatique B).
L’hépatite B chronique nécessite un suivi médical tout au long de la vie et requiert un avis spécialisé.
Un traitement est parfois mis en place pour empêcher le virus de se multiplier. Ce traitement, une fois initié, est à prendre toute la vie sans interruption. On ne guérit pas d’une hépatite B chronique, mais on peut vivre en très bonne santé avec le suivi adapté.
Pour se protéger de façon sûre contre l’hépatite B, il existe un vaccin : 3 injections espacées de 1 et 6 mois suffisent à protéger la personne de toute infection à hépatite B chronique.
Hépatite C
L’hépatite C est un virus transmissible chez l’être humain par le sang. Une fois dans notre corps, notre système immunitaire ne peut s’en débarrasser que dans 20% des cas. Si le virus n’est pas éliminé dans les 6 mois, on parle d’infection chronique à l’Hépatite C.
Cette infection chronique à l’Hépatite C concerne dans le monde 58 millions d’individus, avec 1,5 million environ de nouvelles infections chaque année. C’est 133 000 personnes concernées en France.
Cette infection chronique va provoquer une hépatite, c’est-à-dire une inflammation du foie. Sans traitement, l’hépatite peut évoluer en fibrose, apparition de lésions au niveau du foie, et peut évoluer en cirrhose du foie et en carcinome hépatocellulaire (cancer du foie pour environ 4% /an des personnes ayant une hépatite virale C).
Le virus de l’hépatite C peut être éliminé grâce aux traitements médicamenteux. Il s’agit de médicaments à prendre tous le jours (en générale pour une durée de 8 à 12 semaines) qui ont monté une efficacité d’élimination du virus proche du 100%.
Néanmoins attention, une recontamination est possible car il n’y a pas de mémoire immunitaire qui protège contre une nouvelle infection au virus de l’Hépatite C !
Notez bien qu’il n’existe pas de vaccin contre l’hépatite C.
Le virus de l’hépatite Delta a besoin du virus de l’hépatite B pour pouvoir se répliquer. Il est transmissible par le sang et les sécrétions sexuelles.
On parle de surinfection lorsque le virus de l’Hépatite Delta infecte une personne déjà porteuse du virus de l’Hépatite B. On parle de co-infection lorsque la contamination B-Delta se fait en même temps.
Dans le monde, environ 5% des personnes ayant une infection chronique à l’hépatite B ont aussi une hépatite Delta. Le dépistage de ce virus Delta doit être systématique en cas d’infection à l’hépatite B.
Cette co-infection est particulièrement grave en raison de la rapidité de la dégradation de l’état de santé du foie liée à la présence de ces virus (cirrhose et/ou hépatocarcinome dans les 5ans).
La prévention de l’hépatite D passe par la vaccination contre l’hépatite B.
Des traitements sont possibles mais ne garantissent pas l’arrêt de la dégradation de l’état de santé du foie.
Le virus de l’Hépatite E se transmet par voie oro-fécale, par l’ingestion d’aliments contaminés, et par le sang.
Principalement par l’intermédiaire de l’eau contaminée, ce virus peut se transmettre aussi par l’ingestion de viandes de porcs ou cervidés pas assez cuites (cuisson conseillée au-delà de 70°C).
Il s’agit d’une infection aigue, avec entre 5 et 16 % de cas symptomatiques. Si dans le monde on estime qu’il y a 20 millions de cas par an, en France, il y a moins de 3000 cas par an, avec entre 0,5 et 4% de décès.
Un vaccin permettant de prévenir l’hépatite E a été mis au point et homologué en Chine, mais il n’est pas encore disponible ailleurs.
Hépatites toxiques
Hépatites auto-immunes
maladies graves du foie
Hépatites métaboliques
NAFLD, Stéatose et NASH
Une NAFLD, pour Non Alcoholic Fatty Liver Disease, est une « maladie du foie gras » non liée à l’alcool. Stéatose et NASH sont des degrés d’évolution de la NAFLD.
La stéatose hépatique est une lésion du foie définie par l’accumulation de triglycérides dans les cellules du foie. Si ces vacuoles de graisses sont trop nombreuses, elles induisent une inflammation, puis une fibrose.
La NASH, pour Non Alcoholic Steatohepatitis, est une stéatohépatite, une maladie du foie provoquée par la présence de stéatose en association avec l’inflammation du tissu hépatique et au gonflement des cellules.
La première cause de stéatose hépatique est la consommation excessive d’alcool. Mais juste derrière nous trouvons l’obésité, le diabète, et l’hypertriglycéridémie. La NAFLD est étroitement associée aux anomalies du métabolisme des sucres et/ou des graisses : insulino-résistance, graisse abdominale, etc., et l’hypertension artérielle.
La progression de cette maladie est lente. Souvent asymptomatique au début, la NAFLD est découverte par un bilan sanguin perturbé et l’élimination des autres causes de maladies du foie. Cependant, la fatigue et les somnolences en journée sont souvent observées. Le diagnostic de la NAFLD est parfois tardif, découverte sur une cirrhose déjà décompensée. Il est alors important de considérer au plus tôt les conseils de prévention : conseils hygiéno-diététiques similaires en prévention de l’apparition d’un diabète.
Prévention des hépatites métaboliques
Afin de limiter l’apparition ou l’évolution de cette maladie, il est important de prendre des mesures de prévention sur le plan de l’activité physique et de la nutrition : une alimentation variée, adaptée aux besoins physiologiques des individus, et un niveau d’activité physique modéré au quotidien.
Il est important de limiter les comorbidités liés au mode de vie, principalement la sédentarité.
Quelques astuces sur mangerbouger.fr

